Oregon, 28 anni di suicidio assistito: cosa raccontano davvero i dati 2025
Matteo
Autore
L'Oregon è il primo Stato al mondo ad aver legalizzato il suicidio assistito per via democratica. Era il 1997. Ventotto anni di applicazione, ventotto rapporti annuali pubblicati dall'Oregon Health Authority. Più dati di qualsiasi altro Paese sul tema.
Quando in Italia si discute una legge sul suicidio assistito ispirata al modello dell'Oregon — e questo è esattamente quello che sta succedendo in Parlamento — quei dati dovrebbero essere il punto di partenza della discussione, non una nota a margine.
Vale la pena guardarli. Sono pubblici, scaricabili dal sito ufficiale dell'Oregon Health Authority. Ma per qualche ragione raramente entrano nel dibattito italiano.
Come funziona la legge dell'Oregon
La Death with Dignity Act, in vigore dal 1997, prevede che un paziente possa accedere al farmaco letale se ha una prognosi di morte entro sei mesi. La prognosi deve essere confermata da due medici indipendenti. Il paziente deve fare due richieste separate, a distanza di almeno quindici giorni. Deve essere in grado di assumere autonomamente il farmaco — non c'è somministrazione da parte del medico, come avviene invece nell'eutanasia.
Una volta ottenuta la prescrizione, il farmaco viene consegnato a casa. Il paziente decide quando e se usarlo.
In apparenza è un sistema pieno di garanzie. La realtà che emerge dai dati è più complessa.
Il dato che dovrebbe bastare a fermare il dibattito
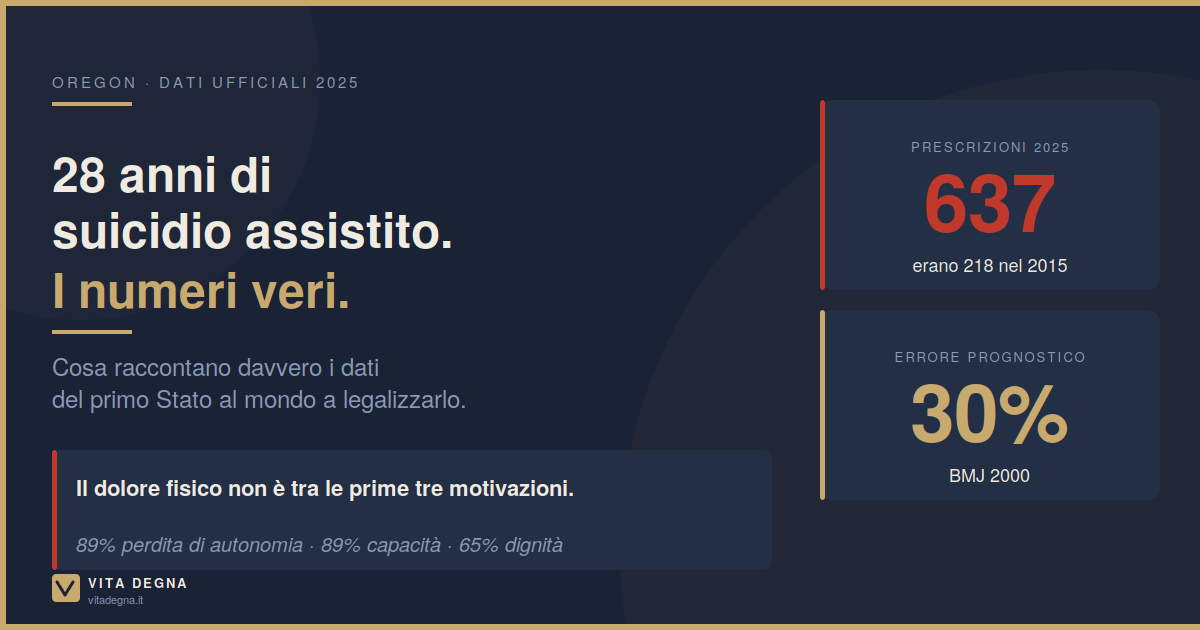
Nel 2025 in Oregon sono morte 400 persone usando il farmaco letale prescritto dalla legge. Di queste, 24 erano già vive oltre i sei mesi che avevano giustificato la prescrizione. Il 6% del totale.
Sei mesi prima un medico aveva detto loro: hai meno di sei mesi di vita. Sono passati di più. Eppure il farmaco era già in casa. Alla fine lo hanno usato.
Questo non è un dato secondario. La prognosi di sei mesi è il criterio principale di accesso alla legge dell'Oregon. È la garanzia centrale, quella su cui si regge tutto il sistema. Se il 6% dei pazienti morti nel 2025 ha vissuto oltre quel termine, significa che per il 6% dei casi il criterio di accesso non era soddisfatto.
E questo è solo il dato di chi ha effettivamente usato il farmaco. Non sappiamo quanti, dopo aver ricevuto una prognosi di sei mesi rivelatasi sbagliata, abbiano deciso di non usare il farmaco e siano morti più tardi per cause naturali. Non sappiamo quante persone abbiano ricevuto la prescrizione e poi siano guarite — perché in quei casi l'Oregon Health Authority non documenta nulla.
Perché i medici sbagliano la prognosi
Non è colpa dei medici. Prevedere la morte entro sei mesi è scientificamente difficile.
Uno studio classico pubblicato sul British Medical Journal nel 2000 — Christakis e Lamont, "Extent and determinants of error in doctors' prognoses for terminally ill patients" — ha documentato che i medici sopravvalutano sistematicamente la prognosi dei pazienti terminali, in media del 30%. Non per negligenza: perché il decorso di una malattia terminale è imprevedibile. Le persone resistono più di quanto la statistica suggerirebbe. La biologia individuale conta più dei numeri medi.
Su quale base, allora, si dà a un paziente una prognosi precisa di "meno di sei mesi"? Su una stima necessariamente incerta. Una stima che il paziente — comprensibilmente — assume come un fatto.
Una persona che riceve una prognosi sbagliata e decide di richiedere il farmaco letale sta prendendo una decisione irreversibile basata su un'informazione errata. Se avesse aspettato, avrebbe potuto scoprire di avere mesi o anni di vita davanti. Non ha avuto quella possibilità.
Le motivazioni reali per cui si chiede di morire
Tutti immaginiamo che chi richiede il suicidio assistito lo faccia per il dolore fisico. Per fermare una sofferenza insopportabile. È l'immagine implicita di tutto il dibattito.
I dati dell'Oregon raccontano qualcos'altro.
Le motivazioni più citate dai pazienti che hanno usato la legge nel 2025:
- Perdita di autonomia: 89%
- Diminuzione della capacità di fare attività piacevoli: 89%
- Perdita di dignità: 65%
- Sentirsi un peso: 47%
Il dolore fisico — quello che immaginiamo quando pensiamo al suicidio assistito — è molto più in basso nella lista. La maggioranza delle persone non chiede di morire perché sta soffrendo fisicamente. Chiede di morire per paura di come sarà la sua vita. Per paura della dipendenza dagli altri. Per paura di perdere chi è stata. Per paura di gravare sui propri cari.
Sono dati documentati anno dopo anno, costanti nel tempo. Il dato del 47% — "non voler essere un peso per le proprie famiglie o per chi le assiste" — è particolarmente significativo. Non è una motivazione medica. È una motivazione sociale, relazionale, economica.
La domanda che ne consegue
Se la motivazione principale di chi richiede il suicidio assistito non è il dolore fisico ma la perdita di autonomia, dignità, capacità — allora il suicidio assistito non è una risposta medica. È una risposta sociale.
"Perdita di autonomia", "perdita di dignità", "paura di essere un peso" non sono sintomi che si trattano con un farmaco letale. Sono esperienze umane. Si affrontano con cura, presenza, accompagnamento, supporto psicologico. Si affrontano con cure palliative — quelle vere, ben fatte, accessibili.
In Italia il 23% di chi avrebbe bisogno di cure palliative riesce ad accedervi (Ricerca Vidas/Bocconi, 2023). Sette persone su dieci che soffrono non ricevono le cure di cui hanno diritto.
In questo contesto, proporre il suicidio assistito significa offrire la morte come alternativa a chi non ha ricevuto le cure. È esattamente l'opposto di una "scelta libera".
Il farmaco a casa: un dettaglio decisivo
C'è un aspetto della legge dell'Oregon che raramente viene discusso e che cambia la prospettiva.
A differenza dell'eutanasia — dove è il medico a somministrare il farmaco, in un momento e luogo definiti — nel suicidio assistito il paziente riceve la prescrizione e decide quando usarla. In Oregon il farmaco può restare in casa per mesi.
Questo significa che in un momento di depressione acuta, di crisi, di dolore non trattato, di solitudine — il farmaco è disponibile. Immediatamente.
Tutta la letteratura scientifica sulla prevenzione del suicidio mostra che l'accesso ridotto ai mezzi letali salva vite. È uno dei principi fondamentali della prevenzione: ridurre la disponibilità di metodi letali nei momenti di crisi previene morti che, nella maggior parte dei casi, non si sarebbero verificate se la persona avesse dovuto cercare il mezzo invece di averlo a portata di mano.
In Oregon, per 637 persone nel 2025, quell'accesso era garantito per legge. E nelle case.
La traiettoria dei numeri
L'altro dato che la propaganda della "legge che funziona da vent'anni senza problemi" non racconta è la crescita.
- 1998 (primo anno di dati): 24 prescrizioni
- 2015: 218 prescrizioni
- 2023: 561 prescrizioni (+29% rispetto al 2022, dopo la rimozione del requisito di residenza)
- 2025: 637 prescrizioni
In dieci anni il numero è quasi triplicato. Tra il 2022 e il 2023 c'è stato un balzo del 29% in un solo anno, perché l'Oregon ha cambiato le regole permettendo l'accesso anche a pazienti che non vivevano nello Stato — di fatto trasformando la legge in un servizio interstatale.
La narrazione secondo cui la legge dell'Oregon "non viene abusata, è stabile, ha solide garanzie" non si concilia con questi numeri. La direzione è sempre la stessa: i criteri si allargano, l'accesso si estende, le richieste crescono.
Cosa significa per l'Italia
In Italia si discute una proposta di legge sul suicidio assistito che si basa su criteri molto simili a quelli dell'Oregon: malattia irreversibile, sofferenza insopportabile, valutazione medica.
I dati di ventotto anni di applicazione della legge dell'Oregon mostrano una serie di problemi strutturali che non scompariranno semplicemente trapiantando lo stesso modello in un altro contesto.
La "sofferenza insopportabile" è una valutazione soggettiva. La prognosi può essere — e spesso è — sbagliata. Le motivazioni reali per cui le persone chiedono di morire non sono prevalentemente mediche. Il numero di casi cresce ogni anno e i criteri si allargano nel tempo. L'accesso al farmaco letale a casa rimuove una barriera fondamentale di prevenzione del suicidio.
Tutto questo, in un Paese — l'Italia — dove sette persone su dieci non hanno accesso a cure palliative adeguate.
Non sono argomenti per dire che la sofferenza non esiste. Sono argomenti per dire che la sofferenza merita una risposta vera prima di una via di uscita. Cure palliative accessibili a tutti. Sostegno psicologico per chi affronta una malattia grave. Accompagnamento per chi si sente solo. Reti di prossimità per chi ha paura di essere un peso.
Queste cose costano. Richiedono investimenti pubblici, formazione di personale, organizzazione del sistema sanitario. Il farmaco letale è enormemente più economico.
E forse è anche per questo che le leggi sul suicidio assistito si diffondono nel mondo, mentre l'accesso alle cure palliative resta drammaticamente disuguale.
Prima di approvare una legge italiana ispirata a quella dell'Oregon, queste domande meritano una risposta. Non dopo. Adesso.
Fonti
- Oregon Health Authority — Death with Dignity Act, Annual Reports 1998-2025. Disponibili sul sito ufficiale dell'Oregon Health Authority.
- Christakis NA, Lamont EB. Extent and determinants of error in doctors' prognoses in terminally ill patients: prospective cohort study. BMJ 2000; 320:469.
- Vidas / Università Bocconi — Ricerca sulla copertura delle cure palliative in Italia, 2023.